欢迎来到广音医疗科技有限公司官网
阿司匹林具有解热、镇痛、抗血小板聚集等多种药理作用。但目前临床使用阿司匹林最广泛的用途是其抗血小板作用,常用于心、脑血管疾病的预防和治疗。
阿司匹林作为很多老年人防治心、脑血管疾病的家中常备药,一些患者可能需要长期服用。接下来我们就阿司匹林在防治心、脑血管疾病领域的用法用量及用药注意事项进行介绍。
哪些人应该吃阿司匹林
确诊的冠心病(包括稳定性冠心病、急性冠状动脉综合征和或PCI手术)、缺血性脑卒中(俗称脑梗)、短暂性脑缺血发作患者,若无禁忌证,均应长期服用阿司匹林治疗。
对于年龄在40-70岁的人,尽管没有确诊冠心病、脑卒中或短暂性脑缺血发作,但若是属于动脉粥样硬化性心脏病(ASCVD)高危人群(评估标准见下),在无高出血风险的情况,可考虑使用小剂量阿司匹林(75~100mg/d)进行预防。
不推荐ASCVD中、低危人群和70岁以上老年人使用阿司匹林预防进行ASCVD和脑卒中的一级预防。
10年ASCVD发病危险评估标准
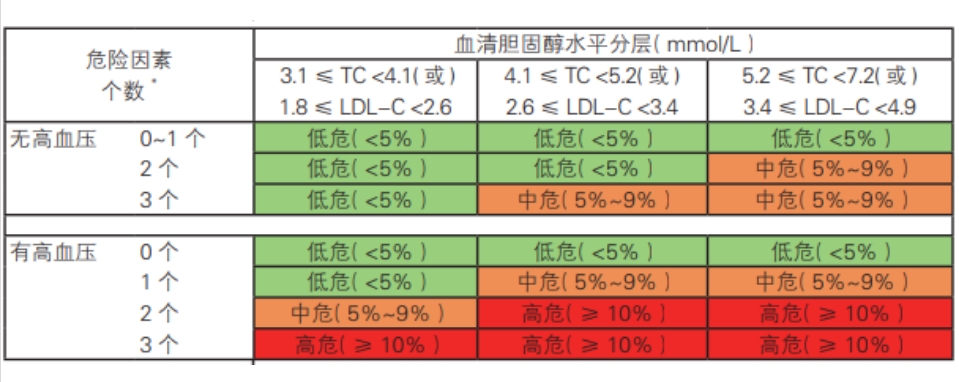
注:*包括吸烟、低 HDL-C及年龄>45/55岁(男性/女性)3个危险因素。TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇。(具体评估以专业医生为准)
不同适应症患者的用法用量
冠心病患者应长期服用阿司匹林治疗,剂量为75~150 mg/d。
急性冠状动脉综合征和或接受PCI术患者,使用阿司匹林联合氯吡格雷治疗至少 12 个月,由于服用较高剂量的阿司匹林有较高的出血风险,阿司匹林每日维持剂量不应超过100mg。
非心源性缺血性脑卒中患者,阿司匹林是长期二级预防的一线用药,阿司匹单药抗血小板治疗的最佳剂量为75~150mg/d。
轻型急性缺血性卒中及高危短暂性脑缺血发作患者,在发病24小时内尽早启动双联抗血小板治疗[阿司匹林100mg/d+氯吡格雷75mg/d],持续21d,后可单用阿司匹林或氯吡格雷作为缺血性卒中长期二级预防一线用药。
哪些人应禁用/慎用阿司匹林
对阿司匹林过敏者禁用:阿司匹林过敏的人不能使用,某些患者可能诱发荨麻疹,过敏严重者甚至出现休克。
活动性溃疡或其他原因引起的消化道出血、血友病或血小板减少症患者禁用:增加出血风险。
高血压患者建议将血压降至正常范围后再使用阿司匹林:血压升高增加血管破裂风险,且高血压患者出血性卒中的发生率增加,研究显示,严重出血事件的增加主要与血压控制不良并应用阿司匹林有关。
肾功能低下的老年患者应慎用阿司匹林:高龄和或肾功能减退增加阿司匹林毒性反应,加重出血倾向。
长期饮酒的人不建议同时使用阿司匹林:饮酒可增加阿司匹林导致的胃肠道出血和肝脏损害风险。
应用时需警惕阿司匹林临床抵抗
阿司匹林抗血小板作用存在个体差异,一些患者使用阿司匹林后血小板抑制不足,不能有效预防血栓事件的发生和复发,导致在临床应用中常出现“虽然常规使用阿司匹林,患者仍出现无症状脑梗死等不良心脑血管事件”,即出现了阿司匹林临床抵抗。在我国复发性卒中及心脑血管疾病研究中,阿司匹林抵抗率为20.4%。
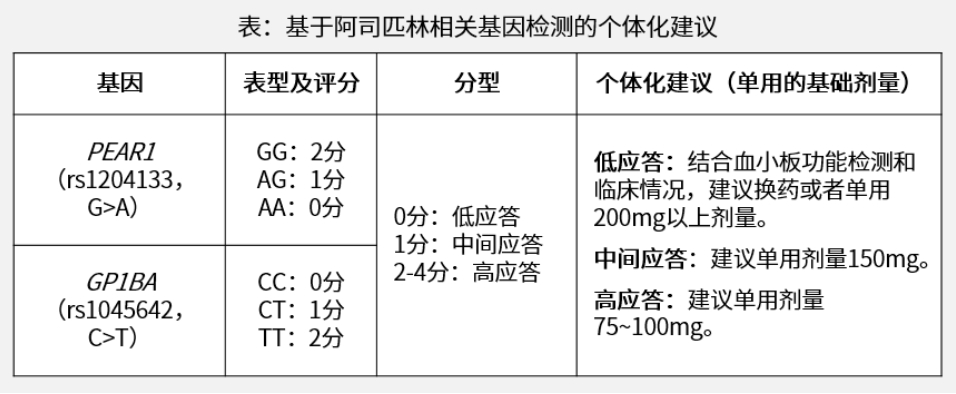
基因多态性是导致阿司匹林抵抗的重要原因。研究显示,血小板膜糖蛋白Ⅰbα多肽(GP1BA) 、血小板内皮聚集受体 1 (PEAR1)基因多态性与阿司匹林抵抗具有显著相关性。
《基于药物基因组学的抗血小板药物个体化药学服务指引(2020年)》给出了基于GP1BA和PEAR1基因多态性的阿司匹林个体化用药建议,并指出应结合患者出血风险、疾病状态、脏器功能等调整剂量或换用其他抗血小板药物。
药物相互作用
在使用阿司匹林时,应尤其注意以下药物间的相互作用,以减少联合用药造成的胃肠道不良反应和或出血风险,如:
1.抗凝血药(如香豆素衍生物、肝素)、溶栓药(链激酶、尿激酶):合用增加出血风险。
2.其他非甾体抗炎镇痛药:合用时增加胃肠道副作用(包括溃疡和出血)风险,此外,由于对血小板聚集的抑制作用加强,还可增加其他部位出血的危险。
3.糖皮质激素:阿司匹林与激素长期同用,尤其是大量应用时,有增加胃肠溃疡和出血的危险性。
同时,由于阿司匹林还可影响一些药物的疗效和或不良反应,合用时也应在医生的指导下进行,如:
1.与甲氨蝶呤合用,可减少甲氨蝶呤的肾清除,使血药浓度升高,增加甲氨喋呤的血液毒性。
2.与促尿酸排泄的抗痛风药,如丙磺舒、苯磺唑酮合用,可降低后者的促尿酸排泄的作用。
特别提示:
药物的使用应以医生建议为准,请在医生指导下正确使用,以更好发挥阿司匹林的临床效果。
2025年03月21日
2025年01月13日
2024年10月17日
2024年09月20日
2024年09月09日
2024年09月04日